Otite séromuqueuse
L’otite séromuqueuse (OSM) est définie par l’existence d’un épanchement, sans symptôme d’inflammation aiguë, au sein des cavités de l’oreille moyenne. Tous les intermédiaires peuvent se voir, de l’épanchement de viscosité légère et de transparence claire, à l’épanchement de viscosité épaisse et d’aspect trouble.
Notions épidémiologiques
L’OSM est une pathologie très fréquente, touchant près de 50% des enfants d’un âge moyen de 5 ans. Bilatérale dans 85 % des cas, elle guérit spontanément dans l’immense majorité des cas. Chez les 6 % des enfants qui vont développer une OSM traînante, la surveillance otologique doit être systématique et rigoureuse, car l’OSM est considérée comme la plaque tournante de tous les processus d’otite chronique.
Facteurs favorisants et facteurs de risque
-
Les végétations adénoïdes sont considérées comme la première cause et le principal facteur de risque de l’OSM par le biais de leur volume et par celui de l’infection dont elles sont le siège.
-
Les autres causes de dysperméabilité ou d’obstruction nasale sont l’hypertrophie des cornets, la déviation septale et la pathologie tumorale (cavum, fosse infra-temporale, rocher). Cette dernière doit être évoquée à tout âge, notamment si l’OSM est unilatérale. Elle peut en être un mode de révélation (par envahissement de la trompe d’Eustache et du cavum) : c’est insister sur l’exploration de ces régions (clinique par une fibroscopie nasopharyngée, et radiologique, si nécessaire). Le dysfonctionnement tubaire est également invoqué chez l’enfant présentant une malformation cranio-faciale, une division vélopalatine ou vélaire, même dans leur forme sous-muqueuse, voire une luette bifide.
-
Les dyskinésies ciliaires congénitales (syndrome de Kartagener par exemple) constituent des facteurs de risque importants, ainsi que les déficits immunitaires acquis ou congénitaux.
-
L’inflammation post-infectieuse de l’oreille moyenne a un rôle qui a été démontré dans la survenue et la récurrence de l’OSM.
-
D’autres facteurs de risque ont été aussi invoqués comme la prématurité, le mode de garde en crèche, la carence martiale, l’allergie, la pollution ainsi que le tabagisme passif.
Diagnostic
L’OSM est une affection qui s'exprime de façons variées et qui se caractérise par une évolution fluctuante et par une extraordinaire latence qui peut la rendre totalement asymptomatique.
- Les signes d’appel sont :
- L’hypoacousie est le mode de révélation habituel. Quand elle est bilatérale (dans 85% des cas) et qu’elle est supérieure à 25 - 30 décibels, l’enfant augmente le volume sonore de la télévision ou de la radio, ne répond pas quand on l’appelle, entend mal au téléphone, confond certains phonèmes et paraît même avoir un discret retard de langage.
- L’otalgie revêt plusieurs formes d’expression. Fugace, durant quelques minutes ou quelques heures, elle accompagne très souvent les épisodes de rhino-pharyngites. Sous la forme de "blocages ou tensions auriculaires", elle réveille l’enfant la nuit mais, bien vite, après un cri, un mouchage ou un bâillement, celui-ci se rendort instantanément.
- La découverte peut être fortuite entre des épisodes d’otites moyennes aigues (OMA). Ce tableau est très particulier au nourrisson, mais pour porter le diagnostic d’OSM sous-jacente, il est indispensable d’examiner le tympan de l’enfant en dehors de l’épisode infectieux.
- Parmi les autres symptômes, les grands enfants signalent une sensation d’oreille pleine, de bruit étouffé, de blocage, de liquide changeant de place et de vertige.
-
À l’otoscopie, le tympan est modifié au niveau de sa couleur, sa texture et sa mobilité.
- La perte de semi-transparence, avec un aspect plus épais, comme oedématié, est le plus habituel. Les reliefs restent cependant bien visibles, à la différence de ce que l’on observe dans les OMA collectées. Il existe des vaisseaux radiaires à la périphérie de la membrane tympanique, dans la région adjacente au conduit auditif externe. Lorsque le tympan a encore gardé sa transparence, un ou plusieurs niveaux liquides ou des bulles au sein même du liquide peuvent être spontanément visibles. L’observation d’un tympan bleu est le témoin d’une longue évolution de l’OSM (constitution, dans les cavités de l’oreille moyenne, de granulomes de cholestérine où s’accumulent des dépôts d’hémosidérine responsables de la couleur si particulière de l’épanchement).
 |
 |
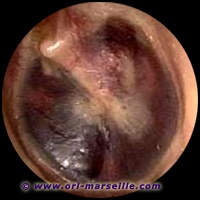 |
- Un tympan d’aspect très aminci, rétracté voire atrophique, correspond aussi à une évolution ancienne. La rétraction peut occuper toute la membrane ou siéger dans sa partie postérosupérieure. Cette situation, qui peut être un état séquellaire, peut aussi précéder le stade de la poche de rétraction et évoluer vers les complications que sont l’otite atélectasique et le cholestéatome.
- La diminution de mobilité du tympan, au spéculum pneumatique, signifie que du liquide est présent dans la caisse de l’oreille moyenne.
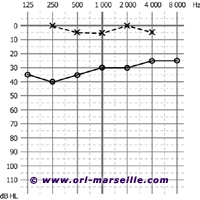
- L’examen audiométrique confirme le diagnostic et évalue l’importance de la perte auditive.
- L’audiométrie tonale montre typiquement une surdité de transmission de 27 décibels en moyenne sur les fréquences conversationnelles. Chez le jeune enfant, pourtant le plus exposé à l'OSM, il n’est pas possible de faire un examen audiométrique aussi précis, au casque, à oreilles séparées, avec étude des seuils en conduction aérienne et osseuse. Un bon élément de présomption sera donné lors de la réalisation d’un réflexe d’orientation conditionné ou d’un ciné-show, par l’existence d’une courbe ascendante des graves vers les aigus.
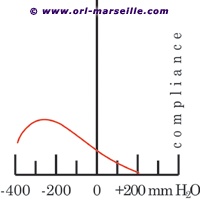
- La tympanométrie complète l’examen audiométrique pour confirmer l’existence d’un contenu liquidien dans la caisse du tympan et rapporter le déficit auditif à cette cause (courbe de type B).
 |
 |
Traitements
L’arsenal médico-chirurgical est étendu, ce qui explique qui y ait de nombreuses controverses sur les indications de ces traitements.
Les traitements médicaux (Recommandations 2016 de la Société Française d'ORL)
Le traitement médicamenteux permet d'améliorer à court terme la symptomatologie, mais n'a aucun effet prouvé à moyen terme (2 mois) : il permet donc de soulager les symptômes en attendant une amélioration ou un traitement plus invasif.
Les traitements médicaux décrits sont les suivants :
- L'antibiothérapie par voie orale améliore peu l'épanchement rétrotympanique, et n'a aucun effet bénéfique sur l'audition à moyen ou long terme. De plus, elle comporte un risque d'effets secondaires et un risque de développement de résistances bactériennes.
- Les traitements anti-histaminique et décongestionnants n'ont pas montré d'efficacité dans la résolution de l'épanchement rétrotympanique, à moyen ou long terme.
- La corticothérapie orale ou par voie nasale n'améliore ni la résolution de l'épanchement rétrotympanique, ni l'audition à moyen ou long terme. Elle peut avoir une efficacité transitoire.
- Les mucolytiques pourraient améliorer l'OSM chez un tiers des enfants sans efficacité prouvée au long cours.
- Les méthodes d'auto-insufflation ou d'insufflation tubulaire au ballon (type Otovent®) ont une place dans la prise en charge de l'otite avec épanchement inflammatoire chez l'enfant compliant de plus de 4 ans (sans précision spécifique sur l'OSM).
- Les traitements à base d'eau sulfureuse en insufflations pratiquées lors de cures thermales peuvent être utilisés pour améliorer le retentissement de l'OSM (audition, tympanogramme), sans efficacité prouvée dans la guérison de l'OSM de l'enfant. Toutefois, l'absence d'évaluation médico-économique et de la qualité de vie de ces thérapies, et l'absence d'évaluation de l'efficacité à distance de la cure, ne permettent pas sa recommandation en tant que traitement de première intention.
Les traitements chirurgicaux
-
Les aérateurs transtympaniques (ATT), aussi appelés « yoyo » ou « diabolo », sont de petits tubes de silicone ou de téflon placés, sous anesthésie générale, dans l’épaisseur de la membrane tympanique à sa partie antérosupérieure. Leur rôle est de permettre une aération permanente des cavités de l’oreille moyenne en réalisant un « court-circuit » entre le conduit et la caisse du tympan.
 |
-
L’adénoïdectomie est l’ablation, au moyen d’une curette, des végétations adénoïdes situées sur les parois supérieure et postérieure du cavum, ainsi qu’autour de l’orifice des trompes d’Eustache ; elle agit par la levée de l’obstruction mécanique rhinopharyngée et par l’éradication du réservoir bactérien responsable de l’inflammation chronique auto-entretenue.
-
La mastoïdectomie est d’indication très rare, par exemple en cas de mastoïdite subaiguë résistante à une antibiothérapie parentérale et venant compliquer une OSM sous-jacente.
Indications thérapeutiques
Elles doivent tenir compte de *la gêne de l’enfant, *son âge, *l’importance de l’hypoacousie, *la répétition des surinfections, *la notion de facteurs favorisants.
L'aérateur transtymapnique sera proposé en cas d'OSM compliquée, sans éfficacité médicamenteuse :
- de surdité de transmission ou mixte > 30dB sur la meilleure des deux oreilles
- d'une rétraction mésotympanique postérieure
- d'OMA à répétition chez l'enfant de moins de 3 ans (au moins 3 épisodes sur une période de 6 mois ou bien d'au moins 4 épisodes en 1 an).
Dans certaines situations, une pose bilatérale d'ATT est indiquée d'emblée : OSM et surdité de transmission ou mixte (rinne>30dB) pouvant potentialiser un retard d'acquisition d'une autre origine (surdité de perception, retard de langage, retard global d'acquisition).
Une adénoïdectomie est associée en dehors de contre-indications classiques (anomalie vélaire, troubles d'hémostase) en cas :
- d'âge supérieur à 12-14 mois
- d'hypertrophie adénoïdienne symptomatique.
Une attention particulière sera portée aux enfants dont l'évolution favorable spontanée de l'OSM est improbable en raison des causes anatomiques, et pour lesquels une surdité de transmission associée est fréquente : malformations crânio-faciales (fentes, trisomie 21, craniosténoses,...). Ces enfants nécessitent un suivi attentif (par exemple tous les 6 mois jusqu'à l'âge de 6 ans puis tous les ans).
La persistance d'une OSM au-delà de l'âge de 7 ans doit faire rechercher des causes associées (RGO, allergie, ...)
Quelle que soit la prise en charge proposée, l'état tympanique et l'audition doivent être contrôlés de manière régulière (avec ou sans traitement). L'enfant doit être suivi jusqu'à résolution complète et durable de l'OSM afin de ne pas en méconnaître les complications.





