Anatomie et physiopathologie
Embryologie du diaphragme
Le diaphragme est une cloison musculo-aponévrotique qui joue deux fonctions : la dynamique respiratoire et la séparation des cavités thoracique et abdominale.
Il se forme à partir de quatre structures qui vont constituer le diaphragme primitif, puis il va se musculariser et migrer pour atteindre sa position définitive.
La formation du diaphragme primitif
Elle se fait entre la 4ème et la 7ème semaine de vie intra-utérine par fusion de quatre éléments (figure 1).
Le septum transversum forme le centre phrénique du diaphragme. A la fin de la 3ème semaine il est constitué d'une masse ventrale de mésoblaste. Lors de la 4ème semaine, cette masse s'étend en arrière et fusionne sur la ligne médiane avec le méso-œsophage. Il forme une cloison incomplète, ou diaphragme partiel, qui sépare le cœlome en deux cavités secondaires communicant par les gouttières pleuro-péricardiques : une cavité péricardique ventro-crâniale et une cavité pleuro-péritonéale dorso-caudale.
Le mésentère dorsal de l'œsophage constitue la partie médiane du diaphragme. Il donne en arrière les deux piliers principaux du diaphragme.
Les membranes pleuro-péritonéales naissent de la partie dorso-latérale de la paroi du corps et elles forment progressivement les canaux péricardo-péritonéaux entre les 5ème et 6ème semaines. Elles vont se fixer en avant à la partie dorsale du septum transversum et en dedans aux bords latéraux du mésentère dorsal de l'œsophage. Le diaphragme primitif est achevé et il sépare les cavités thoracique et abdominale. La partie postéro-latérale est la dernière à se former, elle correspond au foramen de Bochdalek.
La paroi du corps constitue la dernière composante du diaphragme entre la 9ème et la 12ème semaine. Les cavités pleurales s'agrandissent et s'enfoncent latéralement. Les tissus laissés en dedans par la pénétration pleurale vont constituer la partie périphérique du diaphragme. L'extension des cavités pleurales dans la paroi du corps forme les culs-de-sacs costo-diaphragmatiques et détermine la forme en dôme du diaphragme primitif.
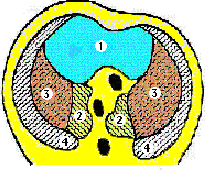 1 : le septum transversum
1 : le septum transversum
2 : le mésentère dorsal de l'œsophage
3 : les replis pleuro-péritonéaux
4 : la paroi du corps
Figure 1 : Structures embryonnaires formant le diaphragme (anat-jg.com)
La muscularisation du diaphragme
Elle est assurée par la migration des myoblastes, dérivés des myotomes cervicaux. La colonisation musculaire postérieure est complétée par les cellules mésenchymateuses du septum transversum et par les myotomes thoraciques lors du creusement de la paroi du corps.
La migration du diaphragme
Pendant la 4ème semaine, le diaphragme partiel se situe en face des somites cervicaux supérieurs. Au cours de la 5ème semaine, le nerf issu du 4ème segment cervical pénètre dans le septum transversum et constitue de chaque coté le nerf phrénique. Vers la 6ème semaine, le diaphragme est situé au niveau des somites thoraciques, et c'est lors de la 8ème semaine que la partie dorsale du diaphragme se retrouve au niveau de la première vertèbre lombaire.
Physiopathologie
La HDC correspond à un défaut de développement de l’une des portions anatomiques du diaphragme responsable d’une communication anormale entre la cavité abdominale et la cavité thoracique au travers d’une brèche diaphragmatique. Généralement, la brèche diaphragmatique congénitale est postéro-latérale (80 à 92% des HDC), c’est la hernie de Bochdalek (figure2), mais elle peut être antéro-médiane (rétrosternale), c’est la hernie de Morgani. Cette anomalie est plus fréquente à gauche (84%) qu’à droite (13%). Rarement elle peut être bilatérale (2%). La brèche est plus ou moins large pouvant aller jusqu’à une aplasie quasi complète d’une coupole.
Trois hypothèses sont émises pour expliquer la non fermeture :
- un défaut primitif de fermeture du canal pleuro-péritonéal ;
- une réintégration trop précoce de l’anse intestinale primitive avant la constitution du diaphragme ;
- une anomalie primitive du développement du bourgeon pulmonaire initial.
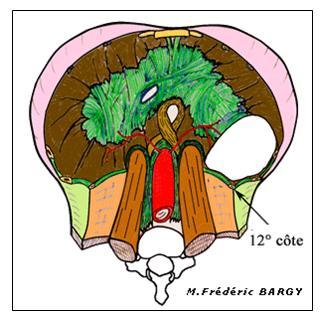
Figure 2 : Hernie de Bochdaleck
Le défect diaphragmatique est responsable de l’ascension des viscères abdominaux dans la cavité thoracique. Ils provoquent (figure 3) :
- une hypoplasie pulmonaire (réduction du nombre d’alvéoles, de bronches et de vaisseaux) constante, bilatérale, prédominant du côté de la HDC et d’autant plus importante que la hernie survient tôt dans la gestation ;
- une réactivité anormale et un remodelage des vaisseaux pulmonaires responsables d’une hypertension artérielle pulmonaire (HTAP) ;
- une possible immaturité pulmonaire avec des anomalies quantitatives et qualitatives du surfactant ;
- une hypoplasie du ventricule gauche dans les formes majeures de HDC gauche.
L’association à des degrés divers de ces anomalies anatomiques et fonctionnelles explique la grande variabilité dans la symptomatologie à la naissance.

Figure 3 : Anomalies du développement au cours de la HDC





